Primer hecho: la pandemia golpeó justo en el centro de un sistema de salud deficiente
A casi un año de iniciada la pandemia, la realidad superó por mucho los pronósticos del número de muertos. El 27 de febrero de 2020 se registró el primer caso de covid-19 en el país. Aproximadamente un mes después, el 30 de marzo, el Consejo de Salubridad General declaró la emergencia sanitaria. El 10 de marzo de 2021 se contabilizaron 192,488 fallecimientos por covid confirmados y 2,144,488 casos de contagio. En efecto, la atención de la pandemia es el problema público más importante para la población en general, y en especial para los médicos y pacientes del sector salud.
El sistema de salud exhibe fallas estructurales de tiempo atrás. Por un lado, tiene baja capacidad instalada, infraestructura física limitada y recursos humanos escasos para operar los servicios y estar en posibilidad de garantizar el derecho a la salud de la ciudadanía. Por el otro, se le asigna un presupuesto bajo en relación con el tamaño de las necesidades, lo que a su vez limita la expansión de su capacidad.
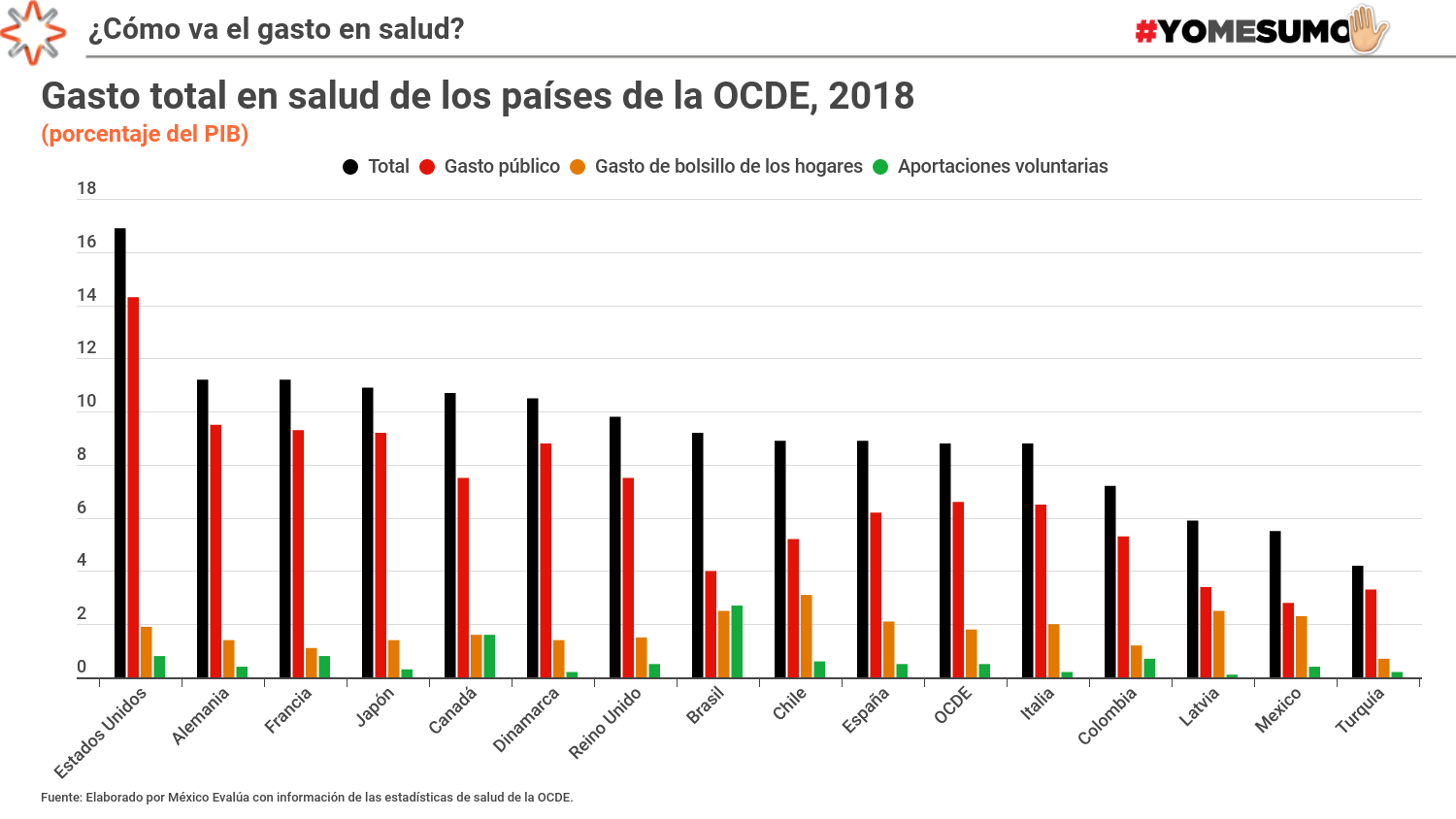
México es uno de los países de la OCDE que menos gasta en salud con respecto a su economía: 2.8% del PIB,1 3.7 puntos porcentuales menos que el promedio de la organización. Chile gasta aproximadamente 5.2% del PIB y Colombia 5.3%. Lo recomendado por la Organización Panamericana de la Salud es gastar 6% del PIB.
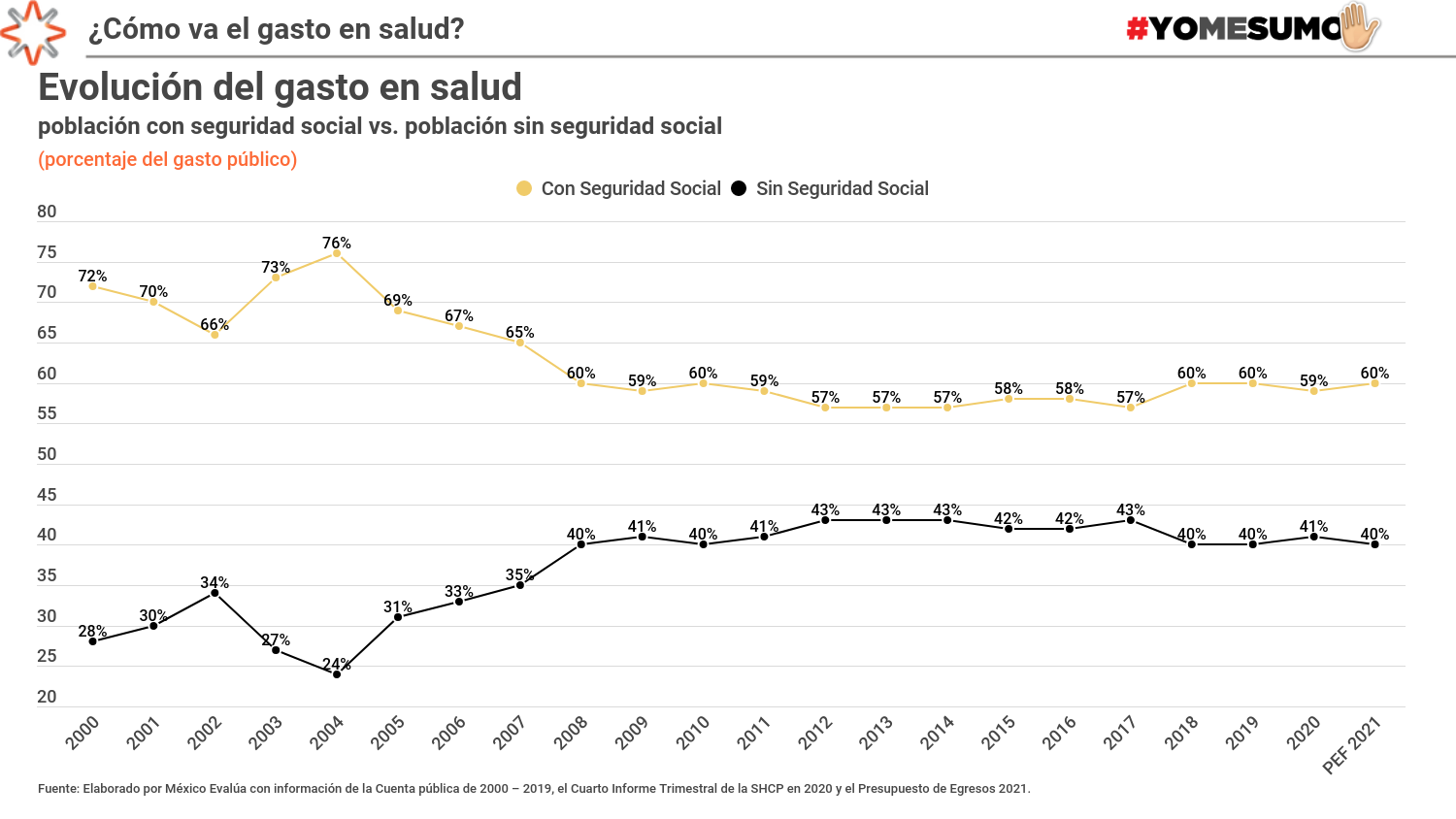
Otro problema del gasto público en salud es su mala distribución, la cual genera una gran desigualdad. En los últimos cuatro años, aproximadamente 40% del gasto en salud se ha destinado a servicios para la población sin seguridad social; cerca del 60% restante se ejerce en la población con seguridad social. Así es: los servicios de salud en México se pensaron como un beneficio que se adquiere al tener un empleo formal. Lamentablemente, 56% de la población labora en la informalidad (dato previo a la pandemia); por tanto, no tiene acceso a servicios de salud a través del IMSS o el ISSSTE y, como consecuencia, debe recurrir a los servicios públicos que ofrece la Secretaría de Salud a través del Insabi, antes Seguro Popular.
Otro rasgo se evidencia al comparar a México con los demás países de la OCDE: la falta de infraestructura hospitalaria y de recursos humanos. El año pasado documentamos que nuestro país está 28% por debajo del promedio de médicos y 68% del promedio de enfermeras (tomando al personal de instituciones públicas y privadas). El promedio de médicos en los países de la OCDE es de 3.4 por cada 1,000 habitantes, y 8,7 enfermeras; en México tenemos 2.4 médicos y 2.9 enfermeras por cada millar de habitantes. Además, contamos con una cama en hospitales públicos por cada 1,000 habitantes, es decir, la mitad de las camas en otros países que enfrentaron brotes graves de coronavirus, como Italia y España. Pero no queda ahí: también estamos por debajo de nuestros ‘pares’. En Chile y Colombia hay 1.6 y 1.7 camas por cada millar de habitantes, respectivamente.
En la práctica, estas carencias son más acuciantes en la Secretaría de Salud: a nivel nacional tiene sólo 0.5 médicos por cada 1,000 habitantes, y 0.8 enfermeras. En la Ciudad de México, que es la entidad con más médicos y enfermeras por cada millar de habitantes, la Secretaría de Salud reporta 1.1 y 1.8, respectivamente, es decir, 43% menos de doctores que en China, 71% menos que en España y 72% menos que en Italia.
Estas diferencias en la capacidad instalada de las instituciones generan ineficiencias en el uso de la infraestructura. Por ejemplo, aunque los hospitales de la Secretaría de Salud son los que atienden a un mayor porcentaje de la población sin seguridad social, no necesariamente son los mejor equipados. Al principio de la pandemia 52% de los ventiladores mecánicos estaban en hospitales del IMSS, 37% en hospitales de la Secretaría de Salud y el 11% restante se distribuía en clínicas del ISSSTE, Pemex, Sedena y Semar.
En este contexto de capacidad limitada para la atención de la salud, la pandemia no hizo más que mostrar la urgencia de destinar más recursos a la prevención y atención del coronavirus, sin menguar el presupuesto y demás insumos para la atención de otros padecimientos.
Segundo hecho: el Gobierno ha prometido más recursos, pero a costa de recortárselos al aparato del Estado
Hemos visto, entonces, que el reto del Gobierno es cómo hacer frente a la pandemia con un sistema de salud que ya era insuficiente para garantizar el derecho a la salud. Y más difícil todavía: sin ánimo político para emprender cambios en la política fiscal que pudieran atraer recursos adicionales al sector salud, ya sea a través de impuestos, mayor endeudamiento o ambas.
Éstas son las 10 estrategias que ha propuesto el Gobierno para destinar más recursos a la emergencia sanitaria:
1) Decreto de austeridad. Recorte de 25% en salarios
Una de las decisiones más controversiales en temas de gasto público fue la emisión, el 23 de abril de 2020, del Decreto de Austeridad, que derivó en medidas que impactaron a la mayor parte de las dependencias y entidades de la Administración Pública Federal. La primera de ellas fue la reducción del 25% en el salario de los servidores públicos, desde los subdirectores hasta el presidente.
2) Decreto de austeridad. Recorte de 75% en los capítulos de Servicios generales y Materiales y suministros
Se concibió como una forma de obtener el 10% (63.1 mil millones de pesos [mmdp]) de los 622.5 mmdp que el Gobierno esperaba destinar al financiamiento de programas sociales y proyectos prioritarios.
3) Recorte de aguinaldos
El 5 de noviembre de 2020 el presidente decretó que los servidores públicos de la Administración Pública Federal “otorgarían” sus aguinaldos a un fondo especial para la atención de la covid-19.
4) Reorientación de los recursos de seguridad pública hacia la atención de covid-19: desaparición del Fortaseg
El 18 de abril de 2020 el Secretariado Ejecutivo del Sistema Nacional de Seguridad Pública emitió un acuerdo que permitió la reorientación de fondos públicos que estaban previstos para capacitación y evaluación de los cuerpos policiacos a nivel municipal, así como para proyectos de prevención social, a la atención de la emergencia sanitaria. Esta medida permitió que el 33% de los fondos del Subsidio para el Fortalecimiento del Desempeño en Seguridad Pública (Fortaseg) se destinaran a la atención de la pandemia, en los 286 municipios que pudieron ejercer dicho subsidio.
5) Extinción de fideicomisos
En abril de 2020 el presidente decretó la extinción de fideicomisos sin estructura orgánica, mandatos (reglas de operación) o análogos de carácter federal. El secretario y subsecretario de la SHCP declararon que este acto permitió obtener 55.3 mmdp para financiar gasto relacionado con la atención de la covid-19
6) Recorte a presupuesto de Inmujeres
La secretaria de Gobernación, Olga Sánchez Cordero, informó el 15 de julio de 2020 sobre la decisión de recortar 151 mdp al presupuesto del Instituto Nacional de las Mujeres. Este recorte fue aprobado por la Junta de Gobierno del instituto, al ser un órgano descentralizado.
7) Reorientación de recursos procedentes de fideicomisos desaparecidos
El 6 de noviembre se publicó en el Diario Oficial de la Federación el decreto por parte del Legislativo Federal mediante el cual se eliminaron 109 fideicomisos sin estructura. Se informa que los fondos “serán reintegrados a la Federación y reasignados a temas de salud y atención a la pandemia (...) incluyendo, en su caso, la obtención de la vacuna en el número de dosis necesarias”.
8) La rifa del avión y fondos de la Lotería Nacional
La Lotería Nacional informó el 11 de diciembre de 2020 sobre los resultados del Gran Sorteo Especial del Avión presidencial. Entre otros datos, indicó que se alcanzó un total de 1,823 mdp, de los cuales se pagaron en premios 1,272 mdp. El remanente se destinó al Insabi, es decir, apenas 264 mdp. Por lo demás, se informó que en la Ley de ingresos de 2021 se prevé que los excedentes de la Lotería Nacional puedan destinarse, a través de Hacienda, a programas de asistencia y prestación de servicios de salud a la población.
9) Desaparición de organismos constitucionalmente autónomos
A principios de 2021 el presidente declaró que organismos autónomos como el Instituto Nacional de Transparencia, Acceso a la Información y Protección de Datos Personales (INAI) o el Instituto Federal de Comunicaciones (IFT) representan una carga burocrática, y que si se extinguen sus recursos podrían reorientarse a causas como la educación, la salud y el bienestar.
10) Creación de nuevos impuestos
El 22 de febrero de 2021, el diputado federal Alfonso Ramírez Cuéllar presentó una iniciativa de impuesto: Aporte Solidario y Extraordinario de las grandes fortunas en México. Propone un esquema de tributación progresivo para las grandes fortunas, que permitiría recaudar cerca de 100 mmdp: 2% para patrimonios entre 20 y 1,000 mdp; 3% para patrimonios entre 1,000 y 2,000 mdp, y una tasa máxima del 3.5% aplicable a patrimonios mayores a 2 mmdp.
Tercer hecho: a 365 días de iniciada la pandemia, aún no sabemos cuántos recursos del sector salud se han utilizado para atenderla
A un año del inicio ‘oficial’ de la pandemia, sigue faltando transparencia y rendición de cuentas sobre los recursos que el Gobierno ha gastado, específicamente en el sector salud, para atender la emergencia sanitaria. Ni los documentos del presupuesto, ni sus informes de ejecución permiten identificar el monto de recursos invertidos en ese fin. Según se lee en el Cuarto Informe Trimestral de la SHCP, el gasto se enfocó en atender los efectos de la pandemia y en el fortalecimiento del sistema de salud, la actividad económica y el bienestar de la ciudadanía.
Sin embargo, no hay elementos en dicho informe que permitan conocer cuántos recursos se destinaron efectivamente a robustecer el sistema de salud, con el objetivo específico de combatir la covid-19.
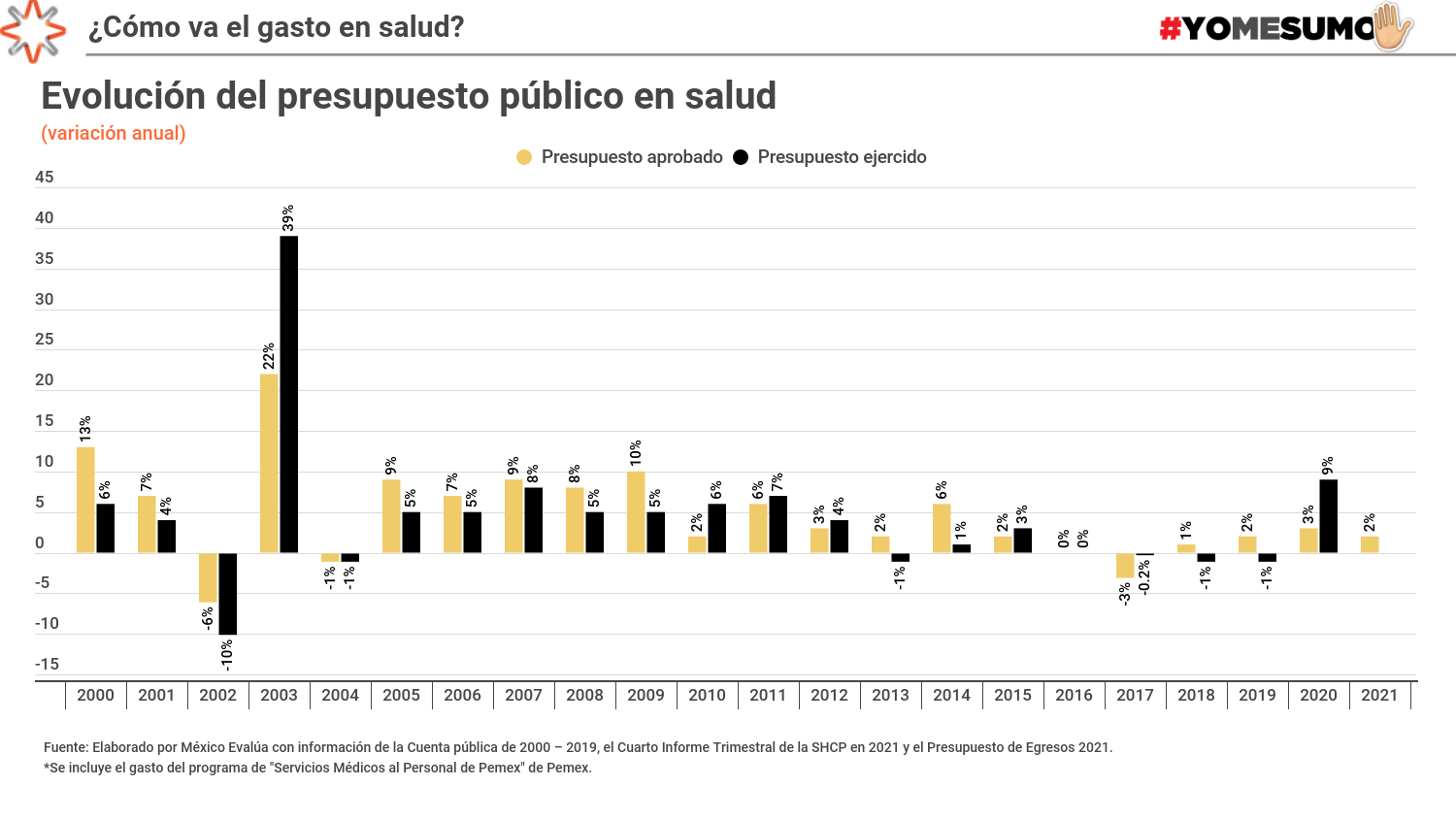
Esto dicen las cifras: en 2020, el gasto público en salud creció 9% en relación con el año anterior; se trata de una variación anual igual a la esperada cuando se aprobó el PEF 2020, en un contexto de prepandemia. De hecho, el gasto ejercido apenas tuvo el vigor necesario para alcanzar su meta anual: ‘oficialmente’ se ejercieron 3% más recursos de los previstos en el PEF, es decir, 20.4 mmdp.2
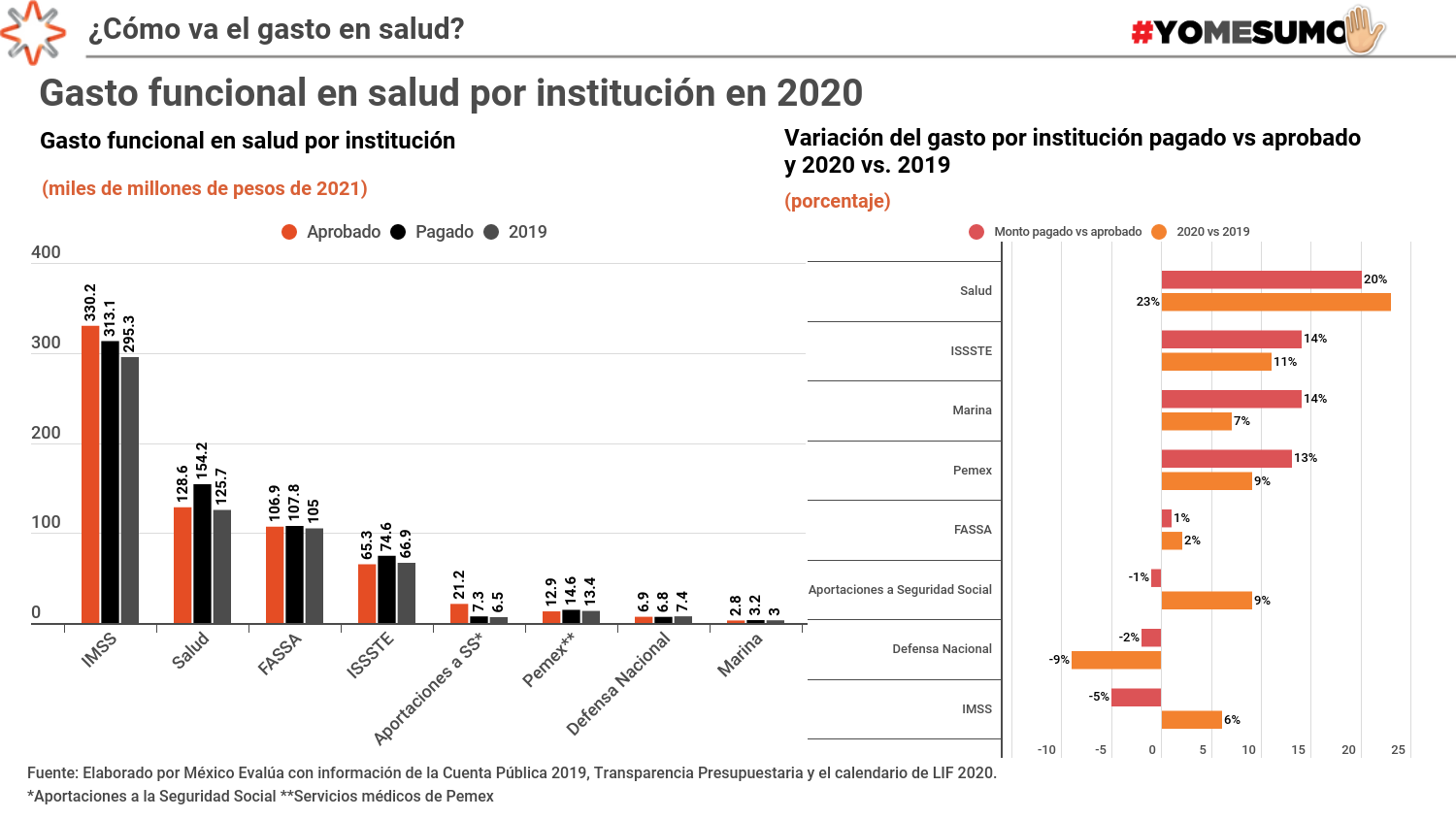
Tres instituciones exhibieron recortes con relación a su meta anual, y algunas de ellas reportaron un mayor gasto al realizado en 2019. El IMSS acumuló un subejercicio de 5% (-16.5 mmdp), aunque su gasto fue 5% (15 mmdp) mayor al observado en 2019. La Secretaría de Defensa Nacional reportó un recorte de 2% (0.01 mmdp) con relación al monto aprobado, y en comparación con 2019 gastó 7% (0.5 mmdp) menos recursos. Este año, las Aportaciones a la Seguridad Social fueron 1% (0.2 mmdp) menores al presupuesto aprobado, pero crecieron 9% (1.6 mmdp) en relación con 2019.
Al cierre de 2020 sólo cuatro instituciones reportaron un incremento en el gasto ejercido en relación con 2019 y también con el gasto presupuestado: la Secretaría de Salud, el ISSSTE, la Secretaría de Marina y las transferencias realizadas a los estados a través del FASSA.
Por otra parte, los beneficios de las estrategias (¿o promesas?) que enlistamos en el apartado anterior no son claros. No hay información suficiente que nos permita entender si efectivamente se están destinando esos recursos a la atención de los impactos generados por la pandemia. En otros casos, aunque es claro que se han aportado recursos a instituciones como el Insabi u orientado a la compra de insumos —como ambulancias para IMSS-Bienestar, que en conjunto apenas representan 0.7% del presupuesto del Insabi—, no podemos decir que éstos alcancen para cumplir con su propósito.
¿Qué podemos saber sobre cada estrategia que planteó el Gobierno? Veamos...
1) Sobre los recortes a salarios y aportaciones de aguinaldos derivados de la política de austeridad:
Los recursos obtenidos con los recortes a salarios y “otorgamientos” de aguinaldos, formaron una bolsa de apenas 108.6 mdp, lo que representa 0.2% del presupuesto del Insabi —el cual incluye el presupuesto de dos programas: Seguro Médico Siglo XXI y Atención a la Salud y Medicamentos Gratuitos—. Según informó la Tesorería de la Federación, se conformó un grupo de trabajo con el Insabi, IMSS-Bienestar y la SHCP, para que de manera coordinada se pudiera implementar el gasto.
El magro beneficio: la compra de 80 ambulancias para 19 entidades federativas en municipios alejados de las capitales y con difícil acceso. Sin embargo, Forbes reportó que el precio final de los vehículos para uso hospitalario es 39 mdp mayor que lo ‘aportado’, por un total de 147.8 millones de pesos, es decir, 1.8 millones de pesos por ambulancia. Para diciembre de 2020, aún faltaban recursos para la adquisición de 21 unidades más.
De cualquier forma, y dada la manera en que se presenta la información presupuestaria, no es posible conocer el detalle cuánto de este esfuerzo —ahorros por austeridad— se destinó a la atención sanitaria de la covid-19 en 2020.
2) Sobre la reorientación de los recursos de seguridad pública y desaparición del Fortaseg:
A la fecha no se puede saber exactamente cómo los municipios reorientaron ese 33% de los recursos para hacer frente a la pandemia, porque están en proceso de comprobación ante el Secretariado, con plazo máximo para el último día hábil de abril de 2021, según los lineamientos para el otorgamiento del Fortaseg para el ejercicio 2020.
3) Sobre la extinción de los fideicomisos:
No sabemos cuántos recursos provenientes de esta ‘fuente’ se gastaron en el combate al covid. Sólo sabemos que a la Secretaría de Salud se destinó apenas el 4.6% del monto total (2,565 mdp) de la extinción de los fideicomisos, los cuales se ejercieron para la función “salud”. A su vez, esa proporción representa una ínfima parte (1.7%) del gasto de la Secretaría en tal función.
4) Sobre el recorte a Inmujeres:
A partir de la información que se publica en transparencia presupuestaria, no es posible hacer un rastrero puntual del destino de los 151 mdp recortados al presupuesto del Inmujeres.
5) Sobre la reorientación de recursos procedentes de fideicomisos desaparecidos:
Algunas notas en medios indican que 135 mdp provenientes de fideicomisos extintos —como el Fordecyt, un programa del Conacyt— se destinaron al laboratorio AVI-Mex, para desarrollar y fabricar una vacuna mexicana contra la covid-19. También se ha informado sobre el ‘apoyo’ de 147 mdp a la empresa DTM Tecnologías, para el diseño y manufactura en serie de ventiladores mecánicos invasivos, conocidos como Gätsi. Por su parte, el Centro de Ingeniería y Desarrollo Industrial (Cidesi) recibió 111 mdp para la fabricación del ventilador Ehécatl.
Sin embargo, no es posible saber cuáles son las reglas para la asignación de estos montos ni los criterios de elegibilidad para otorgar estos recursos. Tampoco está claro si se han erogado todos los fondos del extinto Fordecyt, así como del resto de los fideicomisos.
6) Sobre la rifa del avión y los fondos de la Lotería Nacional:
El 19 de febrero de 2021 se dio a conocer que la Lotería Nacional decidió clasificar como confidencial la información sobre los beneficios que se destinarían al Insabi, y sobre los hospitales beneficiarios. Su argumento: la información de los ganadores de la rifa es secreto comercial. No es posible conocer si las unidades hospitalarias recibieron el monto de los beneficios que la Lotería Nacional publicó en diciembre.
7) Sobre la desaparición de organismos autónomos:
La discusión sigue abierta, y para poder extinguir o desaparecer a ambos institutos se requiere aprobar reformas a nivel constitucional. Se sabe que entre 2019 y 2021 el presupuesto de los ramos autónomos se ha incrementado, en promedio, 3.7%, y que en el PEF 2021 representa 2% del gasto neto total. Pero no se ha informado con claridad cómo impactará en el presupuesto del sector salud. ¿Cómo habrían de destinarse los recursos ‘ahorrados’ por la desaparición de los organismos autónomos? ¿Cuáles serían los costos de esta decisión?
8) Sobre los nuevos impuestos:
La adopción de un impuesto para gravar las grandes fortunas es una propuesta aún por discutir. El diputado Ramírez Cuéllar la presentó con el propósito de recaudar cerca de 100 mmdp, los cuales se destinarían a combatir el impacto generado por la pandemia. Sin embargo, todavía deben precisarse cuáles serían las reglas para la implementación de este impuesto y qué rubros del gasto en salud que se beneficiarían con esta mejora recaudatoria. En todo caso, estos recursos deben quedar debidamente etiquetados para el sector salud, y en específico para la atención de la emergencia por covid-19.
Cuarto hecho: no tener recursos suficientes para salud es muy costoso
El sistema de salud, como hemos visto, ya tenía una capacidad limitada antes de la llegada del virus. Así, la emergencia y el incremento en el número de casos de covid-19 provocó que varias unidades médicas e instituciones de salud dejaran de proporcionar servicios de consulta y quirúrgicos en enfermedades distintas al covid. Por ello, se prevé un deterioro en las condiciones generales de salud de la población, con manifestaciones como un aumento en la incidencia de padecimientos y, en el extremo, un incremento en la mortalidad.
La mayor parte de la población que dejó de recibir atención médica, lo hizo por causas ajenas a su voluntad; específicamente, porque el servicio se dejó de proporcionar o fue reprogramado. Veámoslo a detalle: de acuerdo con los datos más recientes de la Encovid-19,3 12% de la población encuestada entre abril y octubre de 2020 reportó haber dejado de recibir atención médica por una enfermedad distinta a la covid-19; 45% de este grupo indicó que la principal causa es que el servicio se dejó de proporcionar, 21% indicó que tenía miedo de contagiarse y al 19% le reprogramaron el servicio.
La propia información proporcionada por la Secretaría de Salud nos da indicios del desplazamiento en ciertos servicios médicos que implicó la emergencia sanitaria. Por ejemplo, el país cuenta 101 unidades de especialidades médicas en enfermedades crónicas, pertenecientes a la Secretaría de Salud, que atienden principalmente a pacientes con diabetes, hipertensión, obesidad y dislipidemia. Se trata de comorbilidades que hacen más vulnerables a los adultos con covid-19 que las padecen. Pues bien, estas unidades en 2019 dieron 440,660 consultas de seguimiento, pero en 2020 el número de estas consultas se redujo en 49% (226,287 consultas). El número de consultas médicas también se redujo: entre 2019 y 2020 hay una caída de 48% (de 145,563 consultas a 75,477).
Otro indicador de tal desplazamiento es el número de consultas, de primera vez o subsecuentes, para dar atención a tipos de cáncer que suelen padecer las mujeres —de mama y cervicouterino— en unidades médicas de la Secretaría de Salud, de servicios médicos estatales y municipales. En 2020 sólo se dieron 168,173 consultas de este tipo, número que representa el 43% del total de consultas en 2019 (383,462 consultas).
También observamos que el número de consultas a mujeres embarazadas durante el trimestre gestacional se redujo 39% en 2020, mientras que el número de consultas durante el puerperio tuvo una reducción de 43%.
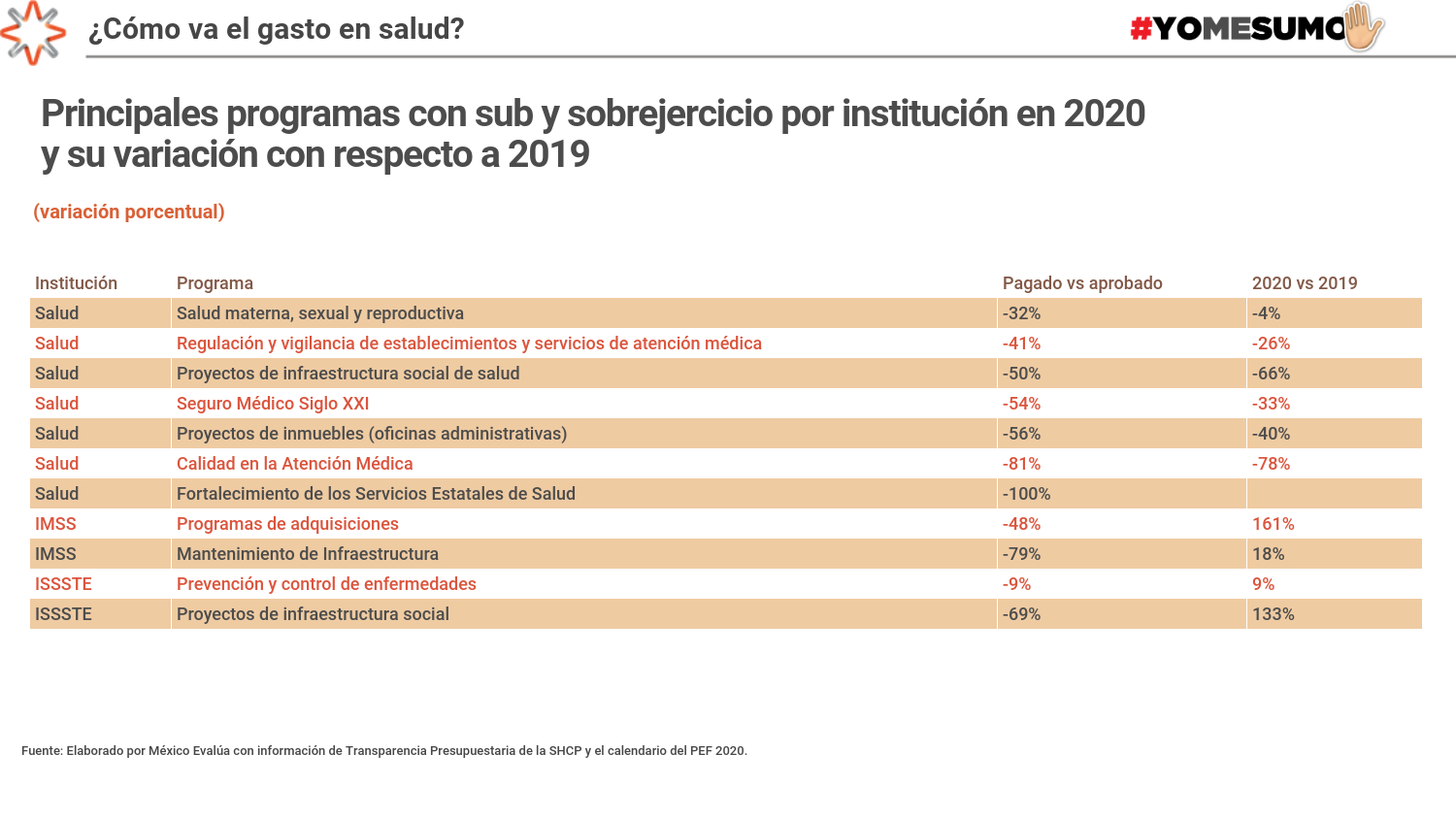
La afectación también se exhibe en el presupuesto mismo. Gran parte de los programas que tuvieron mayores recortes durante 2020 pertenecen a la Secretaría de Salud. Varios son relevantes porque dentro de sus objetivos se incluyen la atención de enfermedades de alto costo, como el cáncer, o servicios de alta demanda, como el cuidado del embarazo y parto. Por ejemplo, el programa Seguro Médico Siglo XXI, que tiene el fin de dar atención a niñas y niños con cáncer y sin seguridad social, tuvo un recorte de 54% en su presupuesto asignado en 2020, último año de operación del programa. Por su parte, el programa de Salud Materna, Sexual y Reproductiva no ejerció el 32% de los recursos aprobados, y ejerció 4% menos recursos que en 2019. El programa de Calidad de Atención Médica, que da subsidios a hospitales y médicos que implementen proyectos o programas de investigación para la atención materna y de pacientes con cáncer de mama, de cuello uterino y leucemia, ejerció 81% menos de lo aprobado, y 78% menos en relación con 2019.
En la última semana de febrero de este año entrevistamos a tres médicos que laboran en áreas covid en tres unidades médicas, dos en la CDMX y una en Mérida, Yucatán. Las entrevistas se realizaron de manera virtual. Sus testimonios dejaron patentes las dificultades que enfrentan los servicios de salud que, con capacidad limitada, se ven obligados de enfocar todos sus recursos en la atención de la covid.
Durante 2020, el Hospital Regional de Alta Especialidad (HRAE) de la Península de Yucatán se dedicó exclusivamente a la atención de pacientes covid. Además, en él nos reportan que uno de los principales cambios que se observaron durante la transición del Seguro Popular al Insabi es la caída de la demanda de los servicios médicos, debido a las dificultades administrativas que han enfrentado los pacientes para registrarse en el Insabi. Otro escollo: los pacientes afiliados al IMSS, ISSSTE o sin afiliación al Insabi no pueden ser atendidos, como sí ocurría con el Seguro Popular.
El Insabi también tiene ventajas con respecto al pasado. Por ejemplo, los pacientes no pagan por los medicamentos o estudios; no obstante, cuando el stock de
medicamentos se acaba en el hospital, es obligación del paciente conseguirlos, ya que el hospital no puede resurtirlo antes del siguiente periodo.
El acceso a los insumos médicos, material de protección y medicamentos varía en función del tipo de hospital. Tanto el Instituto Nacional de Enfermedades Respiratorias (INER) como el HRAE de la Península de Yucatán reportaron contar con todos los insumos necesarios para cuidar del personal médico y pacientes, mientras que en una unidad médica de segundo nivel en la CDMX el personal médico adquiere sus propios insumos profesionales y personales, porque considera que los otorgados por la institución no permiten prevenir contagios.
El llamado a la acción #YoMeSumo
Para 2021 se estima que el gasto en salud alcance 2.8% del PIB, un porcentaje muy por debajo de lo recomendado. De no asignarse un presupuesto suficiente en el sector salud, la lucha en contra de la pandemia seguirá acaparando los recursos y dejando sin atención otros padecimientos igualmente importantes, como los relacionados con la salud materno infantil, así como el cáncer.
En este contexto se vuelve muy relevante exigir transparencia y rendición de cuentas sobre el presupuesto que se destinará a la pandemia, y su distribución entre las instituciones de salud y diferentes programas presupuestarios. Recientemente, Cristian Morales Fuhrimann, representante de la OPS/OMS en México, subrayó ante la Academia Nacional de Medicina que el gasto público en salud debe incrementarse a 6%, y que el gasto de bolsillo no debe continuar siendo una barrera de acceso al sistema. También ha enfatizado que nuestro país debe eficientar su sistema de salud y seguir trabajando para controlar la corrupción y transparentar sus procesos de compra de vacunas y medicamentos.
Una mayor transparencia en este sentido evitará que el combate a la pandemia se siga utilizando como un pretexto político para justificar cambios delicados o cuestionables en las políticas públicas y/o en el presupuesto.
Ante la incertidumbre sobre cuántos recursos se han orientado a la atención de la emergencia y cómo se han utilizado, varios países han desplegado diferentes estrategias en materia de transparencia fiscal y presupuestaria. Están haciendo frente a la doble función de atender los efectos de la pandemia y de actualizar la información asociada al gasto en salud.
Sin irnos lejos, la Asociación Mexicana de Instituciones de Seguros (AMIS) publica datos muy llamativos sobre los montos pagados por estas instituciones en la atención de sus asegurados enfermos de covid en los hospitales privados. Se sabe que el costo promedio ronda los 413,227 pesos por paciente.
La Iniciativa Global para la Transparencia Fiscal (GIFT, por sus siglas en inglés) reconoce los retos que los gobiernos enfrentan durante la pandemia, casi todos relacionados con la reasignación de grandes montos, lo que supone un desafío particular de transparencia. Así, contar con información de calidad y oportuna es imprescindible para facilitar el monitoreo interno y externo de los recursos, y evitar casos de corrupción, mala gobernanza y riesgos fiscales. La iniciativa publicó una guía para la apertura fiscal en respuesta a emergencias.4
Varios países han avanzado en este proceso de apertura. Brasil realizó una clasificación adicional de los recursos para el covid-19 en el presupuesto 2020. En un portal de transparencia se puede desagregar el gasto destinado a atender la emergencia sanitaria, el cual en 2020 fue equivalente a 1.5% del gasto público. La información se proporciona por programa y acción presupuestaria; por monto comprometido, establecido y liquidado, así como por los órganos y entidades que ejecutan las acciones y los principales beneficiarios, por región.
En América Latina identificamos que Honduras, Costa Rica, Brasil, Perú, Colombia, Paraguay y Argentina se han sumado a esfuerzos de transparencia, al poner a disposición de la ciudadanía portales que describen las medidas ejecutadas por distintos niveles de gobierno y el monto que se les destina. Cabe mencionar que a pesar de este esfuerzo no todos los países desagregan la información por programa, proyecto o función, ni publican la información en formato de datos abiertos, como indican las buenas prácticas internacionales.
A nivel local también hay esfuerzos de transparencia. El estado de Nueva York, por ejemplo, hace pública la nómina del personal médico que está en la línea de batalla, atendiendo a pacientes con covid-19. Desagrega la información por salario, horas trabajadas, horas extras, etcétera, para analizar cómo se asignan los recursos financieros de la ciudad y cuánto del presupuesto se dedica a las horas extraordinarias que labora el personal de salud.
Por último, en nuestro país se ha echado a andar un interesante proyecto que atiende la falta de transparencia actual. Se trata del portal Transparencia para la emergencia y la recuperación. Pretende mostrar las acciones, planes, programas, donaciones y contrataciones que el Gobierno de México implementa para atender la emergencia sanitaria y la recuperación económica y social.
Es un proyecto impulsado por un grupo de trabajo multiactor creado en el marco de la Alianza por el Gobierno Abierto. Está conformado por la Secretaría de la Función Pública (SFP), la Secretaría de Hacienda y Crédito Público (SHCP), el Instituto Nacional de Transparencia, Acceso a la Información y Protección de Datos Personales (INAI), y las siguientes organizaciones de la sociedad civil: Transparencia Mexicana, EQUIS Justicia para las Mujeres, Causa Natura, el Instituto Mexicano para la Competitividad, Fundar y México Evalúa.
El compromiso de lanzamiento era el 24 de febrero; posteriormente, se movió al 1 de marzo, pero a mediados de ese mes todavía no se había lanzado.
Entretanto, hacemos un llamado a los gobiernos de México para avanzar en los siguientes propósitos relacionados con los recursos públicos a su cargo, para atender la emergencia sanitaria:
- Incluir un anexo en el presupuesto e informes de ejecución del mismo que nos indique el monto gastado en el sector salud para atender la covid por institución y programa presupuestario responsable.
- Concretar el proyecto Transparencia para la emergencia.
- Etiquetar los recursos de cualquier iniciativa que se impulse con el fin de obtener financiamiento para atender la covid en el sector salud.
Si quieres unirte y saber más comparte tus ideas en #YoMeSumo https://yomesumo.mexicoevalua.org/
[1] El gasto público en salud reportado por la OCDE incluye el gasto del gobierno federal y de gobiernos locales, de acuerdo con A System of Health Accounts 2011 de la OCDE. Disponible en: https://doi.org/10.1787/9789264270985-en
[2] En 2020 vimos que se aprobaron 3% más recursos a las instituciones de salud en su conjunto. No obstante, el 29 de noviembre de 2019, cuando se aprobó la creación del Instituto de Salud para el Bienestar, se asignaron para su creación 40 mmdp provenientes del Fideicomiso del Fondo de Salud para el Bienestar (FSB). Cabe mencionar que estos recursos no se mencionan ni se incluyen en el Decreto del Presupuesto de Egresos de la Federación (PEF) para el Ejercicio Fiscal 2020, ni en el Decreto de la Ley de Ingresos de la Federación para el mismo año. Es decir, no sabemos con certeza si en el presupuesto aprobado en el PEF 2020 el aumento de 3% ya incluye el retiro de 40 mmdp del Fideicomiso, o si estos recursos se transfirieron de manera extraordinaria a lo largo del año. De no considerarse en el PEF 2020 los 40 mmdp, el incremento del gasto en salud para ese año habría sido de 9.4%. Considerar o no los recursos extraordinarios de 40 mmdp en el presupuesto aprobado durante 2020 marca la diferencia entre tener un sobrejercicio de 3% o un recorte de 4.5% en el gasto en salud, durante un año en el que destinar mayores recursos para la salud era indispensable para atender la emergencia sanitaria.
[3] Se trata de una encuesta realizada por el EQUIDE - IBERO para entender los cambios en el bienestar de los hogares mexicanos por la pandemia en los rubros de empleo, ingreso, salud mental, alimentación y otras dimensiones.
[4] Para estar en sintonía con las buenas prácticas, es necesario que la información publicada se desagregue por: 1) presupuesto y gasto ajustado; 2) fondos específicos para financiar la emergencia; 3) indicadores de eficiencia y eficiencia de las medidas tomadas para alcanzar objetivos sociales, económicos o medioambientales; 4) subsidios, donaciones y apoyos identificados para grupos vulnerables y por criterio de elegibilidad; 5) registro de beneficiarios de los apoyos, subsidios y donaciones entregadas, 6) inversión pública; 7) nómina de los médicos y personal de salud y por 8) adquisiciones.